A junctionalis anyajegy magyarázata: Amit minden bőrgyógyásznak és páciensnek tudnia kell erről a gyakori, mégis elhanyagolt bőrelváltozásról. Fedezze fel a legfrissebb diagnosztikai eszközöket, kezelési stratégiákat és jövőbeli trendeket. (2025)
- Bevezetés a junctionalis anyajegyekbe: Meghatározás és epidemiológia
- Hisztopatológiai jellemzők és osztályozás
- Klinikai megjelenés és differenciáldiagnózis
- Genetikai és molekuláris ismeretek
- Jelenlegi diagnosztikai technikák és újítások
- Kezelési stratégiák: Megfigyelés vs. kivágás
- Malignus átalakulás kockázata: mítoszok és valóságok
- Páciens oktatás és tanácsadás legjobb gyakorlatok
- Új technológiák és jövőbeli irányok
- Közösségi tudatosság, kutatási trendek és várható érdeklődés (2024–2030)
- Források és hivatkozások
Bevezetés a junctionalis anyajegyekbe: Meghatározás és epidemiológia
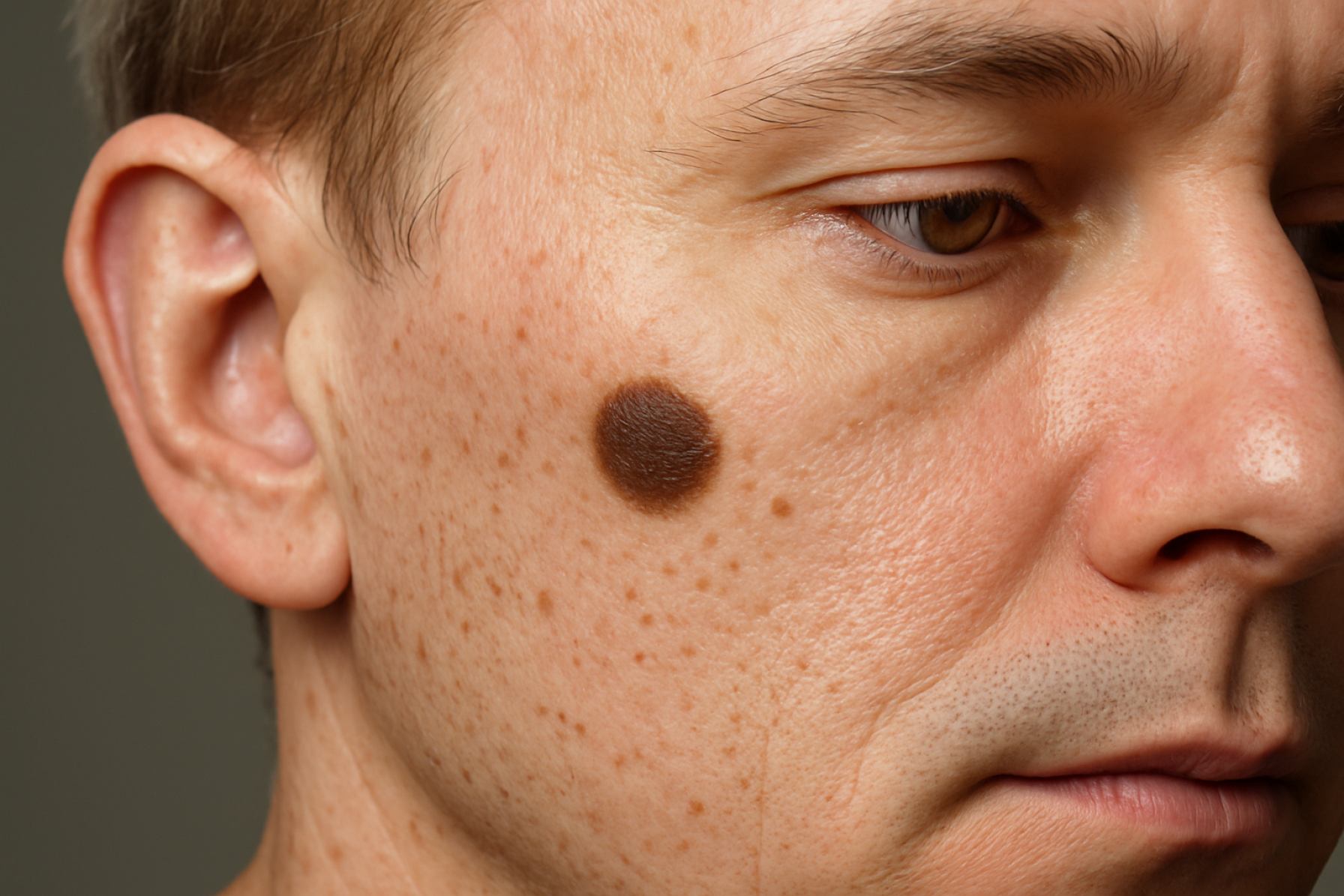
A junctionalis anyajegy egyfajta melanocitás anyajegy (közismert nevén anyajegy), amelyet a melanociták – pigmenttermelő sejtek – proliferációja jellemez a bőr epidermális és dermális rétegeinek határán. Ezek a léziók jellemzően laposak vagy kissé megemelkedettek, egységesen pigmentált maculák, leggyakrabban barna vagy fekete színűek. A junctionalis anyajegyeket hisztológiailag a melanociták fészkeként az epidermisz bazális rétegében található, anélkül, hogy behatolnának az alatta lévő dermiszbe. Ez a jellemző megkülönbözteti őket a compound és intradermális anyajegyektől, amelyek a bőr mélyebb rétegeit is érintik.
Epidemiológiai szempontból a junctionalis anyajegyek a leggyakoribb típusú szerzett melanocitás anyajegyek közé tartoznak, különösen a gyermekek és serdülők körében. Ezek a léziók túlnyomórészt az élet első két évtizedében jelennek meg, előfordulásuk csúcsa a serdülőkorban van, majd fokozatosan csökken a felnőttkorban, ahogy sok junctionalis anyajegy compound vagy intradermális anyajeggé alakul. A melanocitás anyajegyek, beleértve a junctionalis típusokat is, globálisan változó előfordulásúak a népesség, bőrtípus és földrajzi régió szerint, de a tanulmányok azt sugallják, hogy a legtöbb ember életük során legalább néhány anyajegyet fejleszt. A Egészségügyi Világszervezet elismeri a melanocitás anyajegyek nyomon követésének fontosságát alacsony – ha nem is elhanyagolható – malignus átalakulásuk potenciálja miatt, különösen a melanoma kockázatához kapcsolódóan.
A 2025-ig terjedő legfrissebb adatok azt jelzik, hogy a junctionalis anyajegyek előfordulása és klinikai kezelése befolyásolja a bőrrák iránti fokozott közérdek és a dermatológiai szűrések fejlődése. A dermatoszkópiának és digitális monitoráló eszközök széles körű alkalmazásának köszönhetően javult a jóindulatú anyajegyek korai észlelése és differenciálása a szokatlan vagy malignus lézióktól. Az olyan szervezetek, mint az Amerikai Bőrgyógyászati Akadémia és az Amerikai Rákkutató Társaság továbbra is hangsúlyozzák a rendszeres bőrvizsgálatok és a közoktatási kampányok fontosságát, amelyek várhatóan tovább befolyásolják a junctionalis anyajegyek epidemiológiáját a következő években.
A jövőbe tekintve a junctionalis anyajegyek fejlődését befolyásoló genetikai és környezeti tényezők folyamatos kutatása várhatóan pontosítani fogja a kockázati stratifikációt és a kezelési stratégiákat. 2025-re a junctionalis anyajegyekkel rendelkező egyének kilátása kedvező marad, mivel a legtöbb lézió életük során jónak bizonyul. Ugyanakkor a méret, szín vagy forma változásának megfigyelésére ügyelni kell, mivel ezek szokatlanságot vagy malignus átalakulást jelezhetnek. A mesterséges intelligencia integrációja a dermatológiai gyakorlatba várhatóan javítja a diagnosztikai pontosságot és a junctionalis anyajegyek epidemiológiai követését a közeljövőben.
Hisztopatológiai jellemzők és osztályozás
A junctionalis anyajegy egyfajta melanocitás anyajegy, amelyet a melanociták proliferációja jellemez a dermoepidermális határon. Hisztopatológiailag ezeket a léziókat egységes melanociták fészkeként vagy csoportjaiként határozzák meg, amelyek is kizárólag az epidermisz bazális rétegében találhatók, anélkül, hogy behatolnának az alatta lévő dermiszbe. A sejtek jellemzően kis, kerek vagy ovális sejtekkel rendelkeznek, alig észlelhető nukleolusokkal és szűk citoplazmával, a mitotikus alakzatok ritkák. Az építkezési minta általában szimmetrikus, és a lézió éles határvonalat mutat a környező normál bőrrel szemben.
2025-re a melanocitás anyajegyek, beleértve a junctionalis anyajegyeket is, osztályozása továbbra is a Világszervezet által irányított, valamint a Nemzetközi Rákkutató Ügynökség (IARC), amely hangsúlyozza a hisztopatológiai megközelítést az anyajegyek sejtjeinek elhelyezkedése alapján: junctionalis, compound és intradermális. A junctionalis anyajegyeket a kizárólag az epidermis-dermis határon található anyajegy-sejtek jellemzik, ellentétben a compound anyajegyekkel (amelyeknek both junctionalis, mind dermális komponenseik vannak) és intradermális anyajegyekkel (ahol a sejtek csak a dermisben találhatóak). Ez az osztályozás alapvető fontosságú a klinikai kezelés és a kockázatértékelés érdekében, mivel a junctionalis anyajegyek nagyobb valószínűséggel mutatnak szokatlan változásokat, mint az intradermális anyajegyek, bár az összesített malignus átalakulás kockázata továbbra is alacsony (Világszervezet).
A digitális patológia és a mesterséges intelligencia (AI) legújabb fejlesztései befolyásolják a melanocitás léziók hisztopatológiai értékelését. 2025-re számos akadémiai központ és patológiai laboratórium integrálja az AI-alapú képalkotási elemzést a diagnosztikai pontosság javítása és a jóindulatú junctionalis anyajegyek elkülönítése a disztópiás anyajegyektől és korai melanomától. Ezeket a technológiákat több központi tanulmányban érvényesítik, és az első eredmények javult interobservers egyetértsék, valamint a szokatlan jellemzők korábbi észlelésének lehetőségét mutatják (Országos Rákkutató Intézet).
Immunhisztokémiai markerek, mint például a Melan-A, HMB-45 és S-100, továbbra is támogató szerepet játszanak a junctionalis anyajegyek melanocitás eredetének megerősítésében, különösen diagnosztikailag kihívást jelentő esetekben. Molekuláris technikák, beleértve a fluoreszcencia in situ hibridizációt (FISH) és a következő generációs szekvenálást (NGS), egyre inkább elérhetők a szakosodott központokban a homályos hisztológiájú esetek számára, bár a tipikus junctionalis anyajegyek rutinszerű használatára költségeik és hozzáférhetőségük miatt egyelőre korlátozott.
A jövőbe tekintve a junctionalis anyajegyek osztályozásának és diagnózisának kilátásai várhatóan tovább javulnak a digitális patológia, molekuláris diagnosztika és konszenzusolt hisztopatológiai kritériumok folyamatos kutatása révén. Ezek a fejlesztések célja a diagnosztikai precizitás fokozása, a szükségtelen kivágások csökkentése és a malignus potenciálú léziók korai azonosításának biztosítása, összhangban a precíziós dermatopatológia és a betegcentrikus ellátás szélesebb körű céljaival.
Klinikai megjelenés és differenciáldiagnózis
A junctionalis anyajegy egyfajta melanocitás anyajegy, amelyet a melanociták proliferációja jellemez a dermoepidermális határon. 2025-re a junctionalis anyajegyek klinikai megjelenése továbbra is középpontban áll a bőrgyógyászatban, különösen a korai melanoma és más pigmentált léziókkal való összezavarás lehetősége miatt. Jellemzően a junctionalis anyajegyek lapos vagy kissé megemelkedett, egységesen pigmentált makulák vagy papulák formájában jelennek meg, leggyakrabban gyermekkorban vagy serdülőkorban. Általában kerek vagy ovális alakúak, jól definiált határokkal és színelési spektrumban, a világos barna és sötét barna között. A léziók leggyakrabban napfénynek kitett területeken találhatók, de bárhol a testen előfordulhatnak.
A legújabb klinikai irányelvek hangsúlyozzák a junctionalis anyajegyek és más melanocitás léziók, például compound anyajegyek, intradermális anyajegyek és legkritikusabb esetként a korai stádiumú melanoma elkülönítésének fontosságát. Az Amerikai Bőrgyógyászati Akadémia (AAD) továbbra is ajánlja az ABCDE kritériumok (Aszimmetria, Határ szabálytalanság, Színváltozás, Átmérő >6 mm és Evolúció) alkalmazását elsődleges megközelítésként a pigmentált léziók értékelésére. Ugyanakkor a junctionalis anyajegyek jellemzően hiányoznak az aszimmetria és a határ szabálytalanság, amelyeket a melanomák mutatnak, és színük általában egységes.
A dermatoszkópia alapvető eszközzé vált a junctionalis anyajegyek differenciáldiagnózisában. 2025-re a digitális dermatoszkópia és a mesterséges intelligencia (AI) támogatott képalkotási elemzés elősegíti a klinikai gyakorlatba való fokozatos integrációt, javítva ezzel a diagnosztikai pontosságot és csökkentve a szükségtelen kivágásokat. A dermatoszkópiával ellátott junctionalis anyajegyek gyakran szabályos retikuláris vagy globuláris mintázatot mutatnak, amely segít megkülönböztetni őket a szokatlan anyajegyektől és a melanomától. A Világszervezet (WHO) és az Európai Bőrgyógyászati és Vénás Akadémia (EADV) mind hangsúlyozzák a non-invazív képalkotás szerepét a melanocitás léziók kezelésére vonatkozó aktuális ajánlásaikban.
Ezekkel a fejlesztésekkel ellenére a differenciáldiagnózis bizonyos esetekben kihívást jelent, különösen a szokatlan jellemzőkkel rendelkező léziók vagy a melanoma anamnézissel rendelkező pácienseknél. A hisztopatológiai vizsgálat továbbra is az arany standard a végleges diagnózisra, ha a klinikai és dermatoszkópos megállapítások nem egyértelműek. A következő néhány év kilátása magában foglalja az AI-alapú diagnosztikai eszközök további finomítását és molekuláris assay-ok fejlesztését, hogy segítsék a jóindulatú junctionalis anyajegyek és a korai melanoma megkülönböztetését, amint azt a Országos Rákkutató Intézet (NCI) folyamatos kutatási kezdeményezései is támogatják.
Összegzésül: a junctionalis anyajegy klinikai megjelenése 2025-re jól jellemezhető, de a pigmentált lézióktól, különösen a melanomától való megkülönböztetése továbbra is ösztönzi a diagnosztikai technikák innovációját. A bőrgyógyászati társaságok és kutatóintézetek közötti folyamatos együttműködés várhatóan tovább javítja a diagnosztikai precizitást és a beteg eredmények javítását a következő években.
Genetikai és molekuláris ismeretek
A junctionalis anyajegy, egyfajta melanocitás anyajegy, amelyet a melanociták proliferációja jellemez a dermoepidermális határon, az utóbbi években egyre növekvő genetikai és molekuláris kutatás tárgya lett. 2025-re a genomikai szekvenálás és a molekuláris patológia fejlődése új betekintéseket nyújt ezen léziók patogenezisébe és klinikai viselkedésébe.
A legújabb tanulmányok megerősítették, hogy a junctionalis anyajegyek gyakran hordoznak mutációkat a mitogén-aktivált proteinkináz (MAPK) útvonalhoz kapcsolódó génekben, különösen a BRAF és NRAS génekben. Ezek a mutációk hasonlóak a többi jóindulatú anyajegy és néhány melanoma esetében észlelt mutációkhoz, ami közös korai onkogén eseményt javasol. A mellékes genetikai vagy epigenetikai változások jelenléte azonban szükségesnek tűnik a malignus átalakuláshoz, amely a junctionalis anyajegyek esetében továbbra is ritka. A folyamatos kutatás a másodlagos események azonosítására és azok szerepének megértésére összpontosít a nevi fejlődésében.
2024-ben és 2025-ben az egységes sejtrész RNA szekvenálás és a térbeli transzkriptomika alkalmazása lehetővé tette a kutatók számára, hogy feltárják a junctionalis anyajegyek belső sejtes heterogenitását. Ezek a technológiák különböző melanocita alpopulációkat és azok interakcióit tárják fel a helyi mikro környezettel, beleértve az immunsejteket és a keratinocitákat. Ezek a felfedezések várhatóan pontosítják a diagnosztikai kritériumokat, és vezethetnek biomarkerek azonosításához, amelyek segíthetnek a szokatlan átalakulás korai észlelésében.
Az epigenetikai profilozás, beleértve a DNS metilációját és a hiszton módosítási vizsgálatokat, szintén egyre nagyobb figyelmet kap. Korai eredmények azt sugallják, hogy a specifikus metilációs minták megkülönböztethetik a jóindulatú junctionalis anyajegyeket a disztópiás anyajegyek és a korai melanoma között, ígéretes lehetőséget kínálva a nem invazív diagnosztikai tesztekhez. Ezeknek a molekuláris aláírásoknak a klinikai gyakorlatba való integrálása várhatóan a következő néhány évben megvalósul, amennyiben validálják nagyobb csoportokban.
Nemzetközi szervezetek, mint például a Világszervezet (WHO) és az Országos Rákkutató Intézet (NCI) folyamatosan frissítik az osztályozási rendszereket és irányelveket a megjelenő molekuláris adatok alapján. A WHO legújabb bőrdaganat-osztályozása a genetikai megállapításokat is beépíti, hangsúlyozva a molekuláris diagnosztika fontosságát a dermatopatológiában.
A jövőbe tekintve a genomika, transzkriptomika és digitális patológia összeolvadása várhatóan átalakítja a junctionalis anyajegyek kezelését. A személyre szabott kockázatértékelés, a javított diagnosztikai pontosság és a célzott megfigyelési stratégiák várható kimenetek, mivel ezeket a molekuláris ismereteket klinikai protokollokká alakítják. Az akadémiai központok, szabályozó ügynökségek és szakmai társadalmak közötti együttműködés létfontosságú lesz ezeknek a fejlesztéseknek a globális szintű standardizálásában és végrehajtásában.
Jelenlegi diagnosztikai technikák és újítások
A junctionalis anyajegy, amely egyfajta melanocitás anyajegy, amelyet a dermoepidermális határon található melanociták fészkei jellemeznek, továbbra is diagnosztikai kihívást jelent annak klinikai és hisztopatológiai átfedése miatt a korai melanomával. 2025-re a junctionalis anyajegyek diagnosztikai tája fejlődésekkel bővül, a pontosság javítására, a szükségtelen kivágások csökkentésére és a fejlett technológiák integrálására összpontosítva.
A diagnózis arany standardja továbbra is a hisztopatológiai vizsgálat az excisional vagy punch biopszia után. Ugyanakkor a non-invazív és minimálisan invazív diagnosztikai technikák egyre inkább teret nyernek. A dermatoszkópiát, amely javítja a bőr alatti struktúrák vizualizációját, manapság széles körben alkalmazzák a bőrgyógyászati klinikákon. A legújabb tanulmányok kimutatták, hogy a dermatoszkópia növeli a melanocitás léziók diagnosztikai érzékenységét és specificitását, beleértve a junctionalis anyajegyeket is, a szabad szemmel történő vizsgálathoz képest. A digitális dermatoszkópia és a mesterséges intelligencia (AI) támogatott képelemzés használata terjedőben van, több AI algoritmus teljesítménye pedig összehasonlítható a szakértő bőrgyógyászokéval a jóindulatú és malignus léziók megkülönböztetése terén. Ezeket az eszközöket több központi tanulmányban érvényesítik, és várhatóan a következő néhány évben szélesebb klinikai integráción fognak keresztülmenni.
A reflexiós konfokális mikroszkópia (RCM) egy további non-invazív képalkotási mód, amely sejt szintű felbontást biztosít a bőr in vivo vizsgálatánál. Az RCM különösen hasznos a homályos léziók esetében, lehetővé téve az építkezési és citológiai jellemzők valós idejű értékelését. Míg az RCM jelenleg szakosodott központokban elérhető, a költséghatékonyság és hozzáférhetőség javítása érdekében folyamatos erőfeszítések folynak, potenciálisan lehetővé téve, hogy a junctionalis anyajegyek diagnosztikai folyamatának rutin melléklete legyen.
A molekuláris diagnosztika szintén feltörekvő, mint kiegészítő eszköz. Az olyan technikák, mint a fluoreszcencia in situ hibridizáció (FISH) és a komparatív genom hibridizáció (CGH) segíthetnek megkülönböztetni a jóindulatú anyajegyektől a melanomát a hisztológiai szempontból egyértelmű esetekben. Noha nem még standard gyakorlat, ezek a módszerek egyre inkább beépülnek a diagnosztikai algoritmusokba az akadémiai és harmadlagos ellátási környezetekben, miközben a klinikai hasznosságuk és költség-haszon profiljuk finomításán folyamatos kutatások folynak.
Szakmai szervezetek, mint például az Amerikai Bőrgyógyászati Akadémia és a Világszervezet továbbra is frissítik az irányelveket és oktatási anyagokat ezeknek a technológiai fejlesztéseknek a alapján. A jövőbe tekintve a digitális egészségügyi nyilvántartások, a teledermatológia és az AI-alapú döntéshozatali támogató rendszerek integrálása várhatóan tovább javítja a junctionalis anyajegyek korai és pontos diagnózisát, végső soron javítva a beteg kilátásait és optimalizálva az erőforrások felhasználását.
Kezelési stratégiák: Megfigyelés vs. kivágás
A junctionalis anyajegy kezelése – amely egy melanocitás lézió, amelyet a dermoepidermális határon található melanociták fészkeként jellemeznek – 2025-ben is fejlődik, ahogy a klinikai döntések egyensúlyozzák a malignus átalakulás kockázatát a szükségtelen kivágás morbiditásával szemben. A két fő stratégia a gondos megfigyelés és a sebészi kivágás, amelyet a lézió egyedi jellemzői, a páciens kockázati tényezői és az új diagnosztikai technológiák irányítanak.
A bőrgyógyászati hatóságok, mint például az Amerikai Bőrgyógyászati Akadémia és a Brit Dermatológusok Szövetsége jelenlegi konszenzusa az, hogy a legtöbb junctionalis anyajegy jóindulatú és stabil marad az élet során. Megfigyelés javasolt a kicsi, szimmetrikus, egységesen pigmentált léziók esetén, amelyek klinikai vagy dermatoszkópos szokatlan jeleket nem mutatnak. A digitális dermatoszkópiával és fényképes dokumentálással végzett rendszeres nyomon követés egyre inkább standardnak számít, lehetővé téve a diszpláziát vagy malignus átalakulást jelző morfológiai változások korai észlelését.
A kivágást a junctionalis anyajegyekre javasolják, amelyek szokatlan jellemzőket mutatnak – például aszimmetria, határ szabálytalanság, színváltozás, átmérő 6 mm felett, vagy fejlődő megjelenés –, vagy léziók esetén, amelyek anatómiailag magas kockázatú területeken találhatóak (pl. nyálkahártyás felületek, tenyerek, talpak). A Világszervezet és a nemzeti rákellátási irányelvek is hangsúlyozzák a hisztopatológiai vizsgálat jelentőségét a kivágás után, mivel ez marad az arany standard a diagnózis és kockázatstratifikáció tekintetében.
A nem-invazív képalkotás legújabb fejlesztései – beleértve a reflexiós konfokális mikroszkópiát és az AI-alapú dermatoszkópiát – befolyásolják a kezelési stratégiákat. Ezeket a technológiákat olyan szervezetek, mint a Európai Bőrgyógyászati és Vénás Akadémia, támogatják, javítva a diagnosztikai pontosságot és csökkentve a szükségtelen kivágásokat azáltal, hogy jobban megkülönböztetik a jóindulatú léziókat a szokatlanoktól. A 2025-ös folyamatos tanulmányok a megfigyelés és kivágás hosszú távú eredményeit értékelik, különösen a pediátriai populációkban és annak egyények esetében, akik genetikai hajlammal rendelkeznek a melanomára.
A jövőbe tekintve a junctionalis anyajegyek kezelése várhatóan további elmozdulást fog mutatni a személyre szabott, kockázat-alapú megközelítések irányába. A molekuláris diagnosztika és digitális monitoráló eszközök integrációja várhatóan pontosítja a kockázatértékelést és minimalizálja a túlkezelést. Azonban, amíg ezek a technológiák egyetemesen hozzáférhetővé és validálva nem válnak, a megfigyelés és kivágás közötti dichotómia a klinikai gyakorlat szívében marad, a meglévő kritériumok és a vezető bőrgyógyászati szervezetek szakmai konszenzusa vezérlésével.
Malignus átalakulás kockázata: mítoszok és valóságok
A junctionalis anyajegy egyfajta melanocitás anyajegy, amelyet a dermoepidermális határon található melanociták fészkei jellemeznek. Történelmileg jelentős aggodalom övezte a junctionalis anyajegyek malignus átalakulásának lehetőségét melanomává. Azonban a közelmúltbeli kutatások és a bőrgyógyászati hatóságok konszenzusa 2025-re tisztázta sok félreértést, és egy árnyaltabb megértést biztosít a valós kockázatokkal kapcsolatban.
A jelenlegi adatok azt mutatják, hogy a tipikus junctionalis anyajegy malignus átalakulásának kockázata felnőtteknél rendkívül alacsony. Az elmúlt néhány évben végzett nagyméretű kohorsz-tanulmányok és meta-analízisek következetesen kimutatták, hogy a junctionalis anyajegyek túlnyomó többsége a személy életében jónak bizonyul. Az Amerikai Bőrgyógyászati Akadémia (AAD), a bőr egészségének vezető hatósága hangsúlyozza, hogy bár minden melanocitás anyajegyet nyomon kell követni a változások miatt, a stabil, tünetmentes junctionalis anyajegyek rutinszerű kivágása nem ajánlott, ha gyanús jellemzők nem mutatkoznak.
A malignus átalakulás fő kockázati tényezői a szokatlan klinikai vagy hisztopatológiai jellemzők, mint például az aszimmetria, a határ szabálytalanság, a színváltozás, az átmérő 6 mm felett, és a fejlődő jellemzők – az ABCDE kritériumok összefoglalásaként. Az Amerikai Rákkutató Társaság és a Világszervezet (WHO) mind hangsúlyozzák, hogy a transzformáció valószínűbb a veleszületett anyajegyekben vagy azokban, amelyek jelentős diszpláziát mutatnak, mintsem a megszerzett, gyakori junctionalis anyajegyek esetében.
A dermatoszkópia és digitális monitorozás legújabb fejlesztései tovább csökkentették a szükségtelen kivágások számát, mivel lehetővé teszik a bőrgyógyászok számára, hogy pontosabban megkülönböztessék a jóindulatú és gyanús léziókat. A mesterséges intelligencia (AI) által támogatott diagnosztikai eszközök, amelyeket egyre inkább alkalmaznak a bőrgyógyászati klinikákon, várhatóan tovább javítják a malignus változások korai észlelését, miközben minimalizálják a jóindulatú anyajegyek túlkezelését az elkövetkező néhány évben.
A folytatódó mítoszok ellenére nincs bizonyíték arra, hogy a kisebb trauma, irritáció vagy rutinszerű bőrápolási gyakorlatok növelnék a malignus átalakulás kockázatát a junctionalis anyajegyek esetében. A Járványügyi Központok és Megelőzési Központja (CDC) és az AAD mind hangsúlyozzák a közszolgálati oktatás fontosságát az ilyen félreértések eloszlatására, helyette a rendszeres önellenőrzésre és a magas kockázatú egyének szakmai bőrvizsgálataira összpontosítva.
A jövőbe tekintve, a melanocitás anyajegyek molekuláris genetikájáról folytatott kutatások várhatóan a kockázati stratifikáló eszközök pontosabbá tételére fognak kiterjedni, de 2025-re a konszenzus szerint a tipikus junctionalis anyajegyek malignus potenciálja minimális. A folyamatos éberség, a páciens oktatás és a bizonyítékokon alapuló megfigyelési protokollok várhatóan továbbra is az ellátás standardjának tekinthetők a belátható jövőben.
Páciens oktatás és tanácsadás legjobb gyakorlatok
A páciens oktatása és tanácsadása kritikus eleme a junctionalis anyajegy kezelésének, amely egy melanocitás anyajegy, amit a dermoepidermális határon található melanociták fészkeként jellemeznek. 2025-re a legjobb gyakorlatok hangsúlyozzák a betegcentrikus megközelítést, integrálva a legújabb bizonyítékokon alapuló irányelveket és kihasználva a digitális egészségügyi eszközöket a megértés és részvétel fokozására.
A vezető bőrgyógyászati szervezetek, mint például az Amerikai Bőrgyógyászati Akadémia és a Világszervezet, jelenlegi ajánlásaik hangsúlyozzák a világos kommunikáció fontosságát, a legtöbb junctionalis anyajegy jótékony természetéről, miközben a malignus átalakulás ritka, de lehetséges kockázatáról is oktatják a pácienseket. A tanácsadásnak vizuális segédeszközöket és digitális dermatoszkópiás képeket kell tartalmaznia, hogy segítsen a pácienseknek a tipikus jellemzők – mint például a lapos, egységesen pigmentált makulák – felismerésében, és megkülönböztetésükben az olyan szokatlan lézióktól, amelyek további értékelést igényelhetnek.
2025-re a digitális platformok és a teledermatológia egyre fontosabb szerepet játszanak a páciens oktatásában, lehetővé téve a távoli figyelést és utánkövetést. Ezek az eszközök támogatják a folyamatos betegtájékoztatást, különösen a hátrányos helyzetű vagy vidéki területeken élő egyének számára. A Járványügyi Központok és Megelőzési Központja hangsúlyozza a teleegészség szerepét a bőrgyógyászati ellátáshoz és páciens oktatáshoz való hozzáférés javításában, különösen a bőrrák megelőzés és korai észlelés tekintetében.
A legjobb gyakorlatok közé tartozik a páciensek számára aktualizált, bizonyítékokon alapuló oktatási anyagok biztosítása, mind nyomtatott, mind online formátumban. Az anyagoknak kulturálisan érzékenynek kell lenniük és több nyelven elérhetővé kell tenniük a különböző páciens populációk számára. A Országos Rákkutató Intézet javasolja, hogy egyszerű nyelvezetet és vizuális útmutatókat használjanak annak magyarázatára, hogy mikor érdemes orvosi figyelmet kérni, ha változások történnek az anyajegyekben, mint például aszimmetria, határ szabálytalanság, színváltozás, átmérő növekedés vagy fejlődő jellemzők (a melanoma ABCDE-jai).
A jövőbe tekintve a mesterséges intelligencia (AI) integráció a páciens oktatásában várhatóan bővül. Az AI-alapú alkalmazások és döntéstámogató eszközök személyre szabott kockázatértékeléseket és önellenőrzési emlékeztetőket tudnak biztosítani, további hatalmat biztosítva a pácienseknek. Azonban ezeket a technológiákat a szabályozó testületek, mint például az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hatósága felügyeletével fejlesztik, hogy a pontosságot és a biztonságot biztosítsák.
Összegzésképpen: a junctionalis anyajegyek páciens oktatása és tanácsadása 2025-ben és azon túl egyre interaktívabbá, technológiával támogatottá és az egyéni igényekhez igazítottá válik. A folyamatos együttműködés az egészségügyi szolgáltatók, a páciensek és a tekintélyes szervezetek között továbbra is formálni fogja a legjobb gyakorlatokat, a cél az, hogy javítsák az eredményeket az önálló gondoskodás és a megfelelő orvosi beavatkozás révén.
Új technológiák és jövőbeli irányok
Az új technológiák jelentős hatással vannak a junctionalis anyajegyek diagnózisára, kezelésére és megértésére 2025-ben és az elkövetkező években. A junctionalis anyajegyek, amelyeket a dermoepidermális határon elhelyezkedő melanocitás léziók jellemeznek, diagnosztikai kihívást jelentenek a szokatlan jellemzők és ritka malignus átalakulásuk potenciálja miatt. A digitális patológia, mesterséges intelligencia (AI) és molekuláris diagnosztika legújabb fejlesztései átalakítják a klinikai tájat.
Az egyik legígéretesebb fejlemény az AI-alapú képelemzés integrálása a bőrgyógyászathoz. A mélytanuló algoritmusok, amelyek nagy mennyiségű dermatoszkópiás képen lettek kiképezve, most már képesek megkülönböztetni a jóindulatú és szokatlan anyajegyeket a szakértő dermatopatológusokhoz közel álló pontossággal. 2025-re számos akadémiai központ és technológiai vállalat működik együtt az ilyen eszközök finomításán, célul tűzve ki a szabályozási jóváhagyást és a szélesebb klinikai alkalmazást. Az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hatósága elkezdte a bőr léziók értékelésére szolgáló AI-alapú diagnosztikai platformok értékelését, pilot programok zajlanak a biztonság és hatékonyság validálására.
A molekuláris diagnosztika szintén gyorsan fejlődik. A következő generációs szekvenálás (NGS) és a génexpresszió profilozás célja a jóindulatú junctionalis anyajegyek és a korai melanoma megkülönböztetése molekuláris szinten. Ezek a technikák a malignitás szempontjából jellemző mutációkat és expressziós mintákat segítenek azonosítani, ígérve, hogy hagyományos hisztopatológiás kiegészítést nyújtanak. Az Országos Rákkutató Intézet támogatja azoknak a molekuláris biomarkereknek a kutatását, amelyek a következő néhány évben a rutinszerű diagnosztikai munkafolyamatokba integrálhatók.
A non-invazív képalkotási technológiák, mint például a reflexiós konfokális mikroszkópia (RCM) és az optikai koherencia tomográfia (OCT), egyre nagyobb szerepet kapnak a pigmentált léziók valós idejű, in vivo értékelésében. Ezek a módszerek sejt szintű felbontást biztosítanak biopszia nélkül, csökkentve a páciensekkel szembeni kényelmetlenséget és lehetővé téve a longitudinális nyomon követést. Az Amerikai Bőrgyógyászati Akadémia aktívan promotálja ezen technológiák oktatását és kutatását, várva azok szélesebb körű használatát közösségi és akadémiai környezetekben.
A jövőbe tekintve a digitális, molekuláris és képalkotási innovációk összeolvadása várhatóan fokozza a junctionalis anyajegyek korai és kockázati stratifikálását. Ez várhatóan személyre szabottabb kezelési stratégiákhoz vezet, minimalizálva a szükségtelen kivágásokat, miközben biztosítja a gyors beavatkozást a malignus potenciállal rendelkező léziók számára. A szabályozó ügynökségek, a kutatóintézetek és az ipari szereplők közötti folyamatos együttműködés létfontosságú lesz ezeknek a fejlesztéseknek a klinikai gyakorlatba történő standardizálásában az elkövetkező években.
Közösségi tudatosság, kutatási trendek és várható érdeklődés (2024–2030)
A közösségi tudatosság és a kutatási érdek a junctionalis anyajegy iránt – amely egy melanocitás anyajegy, amelyet a dermoepidermális határon található melanociták fészkeként jellemeznek – jelentősen fejlődni fog 2024 és 2030 között. Ezt a fejlődést a bőrrák megelőzésének kampányai, a dermatológiai diagnosztika innovációi és a korai melanoma észlelésének fokozott hangsúlya hajtja.
2025-re a közegészségügyi szervezetek és bőrgyógyászati társadalmak fokozzák nevelési erőfeszítéseiket, hogy megkülönböztessék a jóindulatú léziókat, például a junctionalis anyajegyeket az abnormális vagy malignus melanocitás proliferációktól. Az Amerikai Bőrgyógyászati Akadémia (AAD), a bőr egészségének vezető hatósága továbbra is népszerűsíti a bőrvizsgálatot és a anyajegyek (beleértve a junctionalis anyajegyeket) változásaira való figyelmet, mint eseményét az éves Bőrrák Tudatosság Hónapja keretében, és egész évben folytatott outreach során. Ezek a kampányok egyre inkább kihasználják a digitális platformokat és a teledermatológiát, így az információk könnyebben elérhetőek a közönség és az alapellátás nyújtói számára.
A kutatási fronton 2025-ben tanúi lehetünk a junctionalis anyajegyek molekuláris és genetikai hátterére összpontosító tanulmányok számának növekedésének. Az akadémiai központok és a Nemzeti Egészségügyi Intézetek (NIH) által koordinált együttműködő konzorciumok prioritást adnak a kutatásnak, amely tisztázza a nevi átalakulásának kockázati tényezőit és a genetikai markereket, amelyek előre jelezhetik a melanoma progresziót. A mesterséges intelligencia (AI) integrálása a dermatoszkópiás elemzésbe szintén kiemelkedő trend, számos kutatócsoport fejleszti és validálja az algoritmusokat, hogy javítsák a junctionalis anyajegyek dysplastic anyajegyek és korai melanomáktól való megkülönböztetésének pontosságát.
A következő öt év előrejelzései azt sugallják, hogy a közérdeklődés a junctionalis anyajegyek iránt folytatódik, párhuzamosan a bőrrák és a napvédelem kapcsolatos általános aggályokkal. A Világszervezet (WHO) és a nemzeti ráknyilvántartások várhatóan kiadnak frissített epidemiológiai adatokat, tovább informálva a közegészségügyi stratégiákat és erőforrásallokációt. Továbbá, a mobil egészségügyi alkalmazások és a viselhető bőrszenzorok elterjedése valószínűleg lehetővé teszi az egyének számára, hogy proaktívan figyelemmel kísérjék bőrük egészségét, potenciálisan korai észleléshez és beavatkozáshoz vezetve.
Összességében a 2024 és 2030 közötti időszak várhatóan fenntartja a közösségi tudatosság és a tudományos kutatás iránti érdeklődést a junctionalis anyajegyek iránt. Ez a tendencia a technológiai innováció, robusztus közegészségügyi kezdeményezések és a megfelelési kötelezettségek globális elkötelezettségén alapul a bőrrák terhének csökkentésében, oktatással és kutatással együtt.
Források és hivatkozások
- Egészségügyi Világszervezet
- Amerikai Bőrgyógyászati Akadémia
- Amerikai Rákkutató Társaság
- Országos Rákkutató Intézet
- Európai Bőrgyógyászati és Vénás Akadémia
- Amerikai Bőrgyógyászati Akadémia
- Világszervezet
- Brit Dermatológusok Szövetsége
- Járványügyi Központok és Megelőzési Központja
- Nemzeti Egészségügyi Intézetek
 NVIDIA vezetése az MI forradalmában: Céginformációk, piaci szegmensek, verseny és stratégiai kilátások
NVIDIA vezetése az MI forradalmában: Céginformációk, piaci szegmensek, verseny és stratégiai kilátások  Fejlődő Robotika és Automatizálás: Kulcsipari Változások és Piaci Áttekintések (Frissítve: 2025. június 27.)
Fejlődő Robotika és Automatizálás: Kulcsipari Változások és Piaci Áttekintések (Frissítve: 2025. június 27.)  Észak-Las-Vegas és Enterprise Ingatlan: Piaci bővülés, trendek és hosszú távú előrejelzések
Észak-Las-Vegas és Enterprise Ingatlan: Piaci bővülés, trendek és hosszú távú előrejelzések  A Blue Origin merész visszatérése: „Soha ne mondd el az esélyeimet” rakéta kihívás elé állítja a SpaceX-et augusztusi indítással
A Blue Origin merész visszatérése: „Soha ne mondd el az esélyeimet” rakéta kihívás elé állítja a SpaceX-et augusztusi indítással  Milliárd eurós tét: Az Egyesült Királyság szupergyorsítja a korlátlan fúziós energia globális versenyét a Marvel Fusion megállapodással
Milliárd eurós tét: Az Egyesült Királyság szupergyorsítja a korlátlan fúziós energia globális versenyét a Marvel Fusion megállapodással  A Lucid Group merész igazgatósági átalakítása: Végre eljön a fordulópont ennek az EV hátrányos helyzetű cégének?
A Lucid Group merész igazgatósági átalakítása: Végre eljön a fordulópont ennek az EV hátrányos helyzetű cégének?  A JWST legnagyobb kozmikus térképe lenyűgözi az asztronómusokat: csaknem 800,000 ősi galaxist láthatunk példátlan részletességgel
A JWST legnagyobb kozmikus térképe lenyűgözi az asztronómusokat: csaknem 800,000 ősi galaxist láthatunk példátlan részletességgel  XRP Szárnyal: Wall Street és Ázsia siet, hogy a Ripple tokent a következő nagy állami eszközzé tegye
XRP Szárnyal: Wall Street és Ázsia siet, hogy a Ripple tokent a következő nagy állami eszközzé tegye  Szennyvíz-érzékelő mérnöki piac 2025: Az okos megfigyelés 8%-os CAGR növekedést indukál 2030-ig
Szennyvíz-érzékelő mérnöki piac 2025: Az okos megfigyelés 8%-os CAGR növekedést indukál 2030-ig