Objašnjenje junctional nevi: Što svaki dermatolog i pacijent trebaju znati o ovoj uobičajenoj, ali zanemarenoj kožnoj leziji. Otkrijte najnovije dijagnostičke alate, strategije upravljanja i buduće trendove. (2025)
- Uvod u junctional nevus: Definicija i epidemiologija
- Histopatološke značajke i klasifikacija
- Klinička prezentacija i diferencijalna dijagnoza
- Genetski i molekularni uvidi
- Trenutne dijagnostičke tehnike i inovacije
- Strategije upravljanja: Promatranje vs. Ekscizija
- Rizik od zloćudne transformacije: Mitovi i stvarnosti
- Najbolje prakse edukacije i savjetovanja pacijenata
- Nove tehnologije i budući smjerovi
- Javna svijest, istraživački trendovi i prognozirani interes (2024–2030)
- Izvori i reference
Uvod u junctional nevus: Definicija i epidemiologija
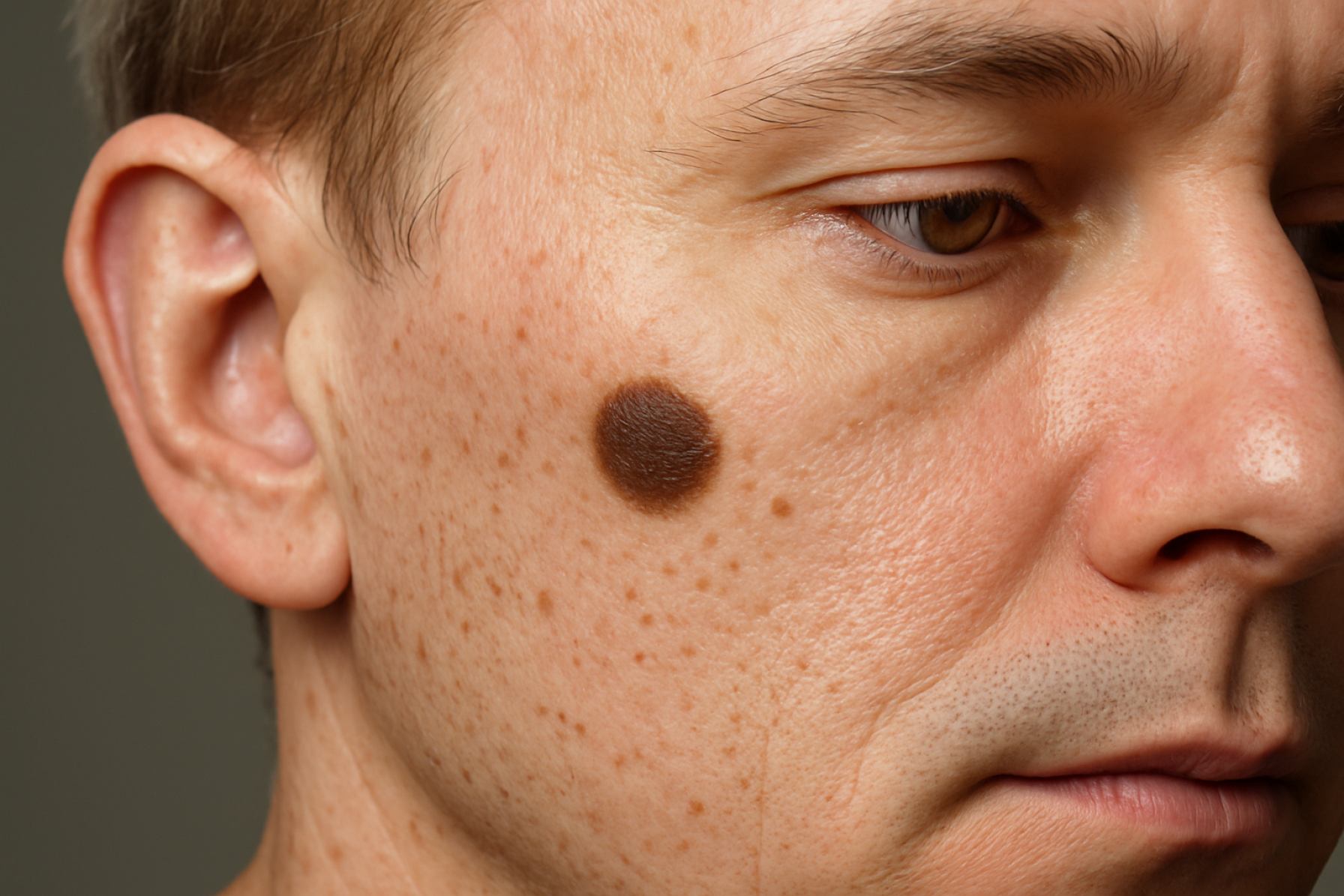
Junctional nevus je tip melanocitnog nevusa (poznatog kao madež) koji se karakterizira proliferacijom melanocita—stanica koje proizvode pigment—na spoju epidermalnog i dermalnog sloja kože. Ove lezije obično se pojavljuju kao ravne ili blago uzdignute, ravnomjerno obojene makule, najčešće smeđe do crne boje. Junctional nevi se histološki razlikuju po gnijezdima melanocita koja su smještena isključivo u bazalnom sloju epidermisa, bez prodora u donji dermis. Ova značajka ih razlikuje od kompozitnih i intradermalnih nevusa, koji uključuju dublje slojeve kože.
Epidemiološki, junctional nevi su jedan od najčešćih tipova stečenih melanocitnih nevusa, posebno prisutni u djece i adolescenata. Većina ovih lezija pojavljuje se tijekom prvih dvadeset godina života, s najvećom incidencijom tijekom adolescencije i postupnim smanjivanjem u odrasloj dobi, kada mnogi junctional nevi evoluiraju u kompozitne ili intradermalne nevuse. Globalna prevalencija melanocitnih nevusa, uključujući junctionalne tipove, varira prema populaciji, tipu kože i geografskom području, ali studije sugeriraju da većina pojedinaca razvija barem nekoliko nevusa tijekom života. Svjetska zdravstvena organizacija prepoznaje važnost praćenja melanocitnih nevusa zbog njihovog potencijala—iako nizak—za zloćudnu transformaciju, posebno u kontekstu rizika od melanoma.
Nedavni podaci do 2025. pokazuju da incidencija i kliničko upravljanje junctional neviim utječu na povećanu javnu svijest o raku kože i napretke u dermatološkom screening-u. Široka primjena dermatoskopije i digitalnih alata za praćenje poboljšala je rano otkrivanje i razlikovanje benignih nevusa od atipičnih ili zloćudnih lezija. Organizacije kao što su Američka akademija dermatologije i Američko društvo za borbu protiv raka nastavljaju naglašavati redovne kožne preglede i javne edukacijske kampanje, za koje se očekuje da će dodatno utjecati na epidemiologiju junctional nevi u narednim godinama.
Gledajući unaprijed, ongoing istraživanja u genetskim i okolišnim čimbenicima koji utječu na razvoj nevusa vjerojatno će poboljšati stratifikaciju rizika i strategije upravljanja. Do 2025. godine, perspektiva za pojedince s junctional nevi ostaje povoljna, s većinom lezija koje ostaju benigni tijekom života. Međutim, preporučuje se budnost u praćenju promjena u veličini, boji ili obliku, jer one mogu signalizirati atipiju ili zloćudnu transformaciju. Integracija umjetne inteligencije u dermatološku praksi očekuje se da će poboljšati dijagnostičku točnost i epidemiološko praćenje junctional nevi u bliskoj budućnosti.
Histopatološke značajke i klasifikacija
Junctional nevus je tip melanocitnog nevusa koji se karakterizira proliferacijom melanocita na dermoepidermalnom spoju. Histopatološki, ove lezije definiraju se gnijezdima ili skupinama uniformnih melanocita smještenih u bazalnom sloju epidermisa, bez prodora u donji dermis. Stanice obično pokazuju male, okrugle do ovalne jezgre s neprimjetnim nukleolima i oskudnim citoplazmama, a mitotske figure su rijetke. Arhitektonski uzorak je općenito simetričan, a lezija je oštro odvojena od okolne normalne kože.
Godine 2025., klasifikacija melanocitnih nevusa, uključujući junctionalne nevuse, nastavlja se voditi od strane Svjetske zdravstvene organizacije (WHO) i Međunarodne agencije za istraživanje raka (IARC), koje naglašavaju histopatološki pristup temeljen na mjestu nevus stanica: junctionalne, kompozitne i intradermalne. Junctional nevi se razlikuju po isključivoj prisutnosti nevus stanica na epidermalno-dermalnom spoju, za razliku od kompozitnih nevusa (koji imaju i junctionalne i dermalne komponente) i intradermalnih nevusa (gdje se stanice nalaze samo u dermisu). Ova klasifikacija ostaje temeljna za kliničko upravljanje i procjenu rizika, jer je vjerojatnije da će junctional nevi proći atipične promjene nego intradermalni nevusi, iako ostali ukupni rizik od zloćudne transformacije ostaje nizak (Svjetska zdravstvena organizacija).
Nedavni napreci u digitalnoj patologiji i umjetnoj inteligenciji (AI) utječu na histopatološku evaluaciju melanocitnih lezija. Godine 2025. nekoliko akademskih centara i patologijskih laboratorija integrira analizu slika uz podršku AI kako bi poboljšali dijagnostičku točnost i reproducibilnost u razlikovanju benignih junctional nevusa od displastičnih nevusa i ranog melanoma. Ove tehnologije se validiraju u multi-centričnim studijama, a prvi rezultati sugeriraju poboljšanu međusobnu suglasnost i potencijal za ranije otkrivanje atipičnih značajki (Nacionalni institut za rak).
Imunohistokemijski markeri, kao što su Melan-A, HMB-45 i S-100, i dalje igraju podržavajuću ulogu u potvrđivanju melanocitnog podrijetla junctional nevi, posebno u dijagnostički izazovnim slučajevima. Molekularne tehnike, uključujući fluorescencijsku in situ hibridizaciju (FISH) i sekvenciranje nove generacije (NGS), sve su dostupnije u specijaliziranim centrima za slučajeve s nejasnom histologijom, iako je njihova rutinska upotreba u tipičnim junctional nevusima ograničena zbog troškova i pristupačnosti.
Gledajući unaprijed, očekuje se da će perspektiva klasifikacije i dijagnoze junctional nevi i dalje imati koristi od ongoing istraživanja u digitalnoj patologiji, molekularnoj dijagnostici i konsensusno vođenim histopatološkim kriterijima. Ova unapređenja imaju za cilj poboljšati dijagnostičku preciznost, smanjiti nepotrebne ekscizije i osigurati rano prepoznavanje lezija s malignim potencialom, usklađujući se s širim ciljevima precizne dermatopatologije i njege usmjerenih na pacijenta.
Klinička prezentacija i diferencijalna dijagnoza
Junctional nevus je tip melanocitnog nevusa koji se karakterizira proliferacijom melanocita na dermoepidermalnom spoju. Godine 2025. klinička prezentacija junctional nevi ostaje središnja točka u dermatologiji, posebno zbog svoje potencijalne konfuzije s ranim melanomom i drugim pigmentiranim lezijama. Obično, junctional nevi se predstavljaju kao ravne ili blago uzdignute, ravnomjerno obojene makule ili papule, koje se najčešće pojavljuju u djetinjstvu ili adolescenciji. Obično su okrugle ili ovalne, s dobro definiranim rubovima i bojom koja varira od svijetlosmeđe do tamnosmeđe. Lezije se najčešće nalaze na područjima izloženim suncu, ali se mogu pojaviti bilo gdje na tijelu.
Novi klinički smjernice naglašavaju važnost razlikovanja junctional nevi od drugih melanocitnih lezija, kao što su kompozitni nevusi, intradermalni nevusi i, najvažnije, rani stadiji melanoma. Američka akademija dermatologije (AAD) nastavlja preporučivati korištenje ABCDE kriterija (Asimetrija, Nepravilnost ruba, Varijacija boje, Promjer >6 mm i Evolucija) kao prvi pristup za evaluaciju pigmentiranih lezija. Međutim, junctional nevi obično nemaju asimetriju i nepravilnost ruba koja se može vidjeti u melanomima, a njihova boja obično je uniformna.
Dermoskopija je postala neophodan alat u diferencijalnoj dijagnozi junctional nevi. Godine 2025. napredak u digitalnoj dermatoskopiji i analizi slika uz podršku umjetne inteligencije (AI) sve se više integriše u kliničku praksu, poboljšavajući dijagnostičku točnost i smanjujući nepotrebne ekscizije. Junctional nevi pod dermatoskopijom često pokazuju redovit rešetkast ili globularan uzorak, što pomaže u njihovoj diferencijaciji od atipičnih nevusa i melanoma. Svjetska zdravstvena organizacija (WHO) i Europska akademija dermatologije i venerologije (EADV) ističu ulogu neinvazivnog snimanja u svojim trenutnim preporukama za upravljanje melanocitnim lezijama.
Unatoč tim napretcima, diferencijalna dijagnoza ostaje izazovna u određenim slučajevima, posebno kod lezija s atipičnim značajkama ili kod pacijenata s osobnom ili obiteljskom povijesti melanoma. Histopatološka ispitivanja ostaju zlatni standard za konačnu dijagnozu kada su klinički i dermatoskopski nalazi nejasni. Perspektiva za sljedećih nekoliko godina uključuje daljnje usavršavanje AI-baziranih dijagnostičkih alata i razvoj molekularnih testova koji će pomoći u razlikovanju benignih junctional nevusa od ranih melanoma, uz podršku ongoing istraživačkih inicijativa organizacija kao što je Nacionalni institut za rak (NCI).
U sažetku, klinička prezentacija junctional nevusa u 2025. godini je dobro karakterizirana, ali se njegova diferencijacija od drugih pigmentiranih lezija—posebno melanoma—i dalje vodi inovacije u dijagnostičkim tehnikama. Ongoing suradnja među dermatološkim društvima i istraživačkim institucijama očekuje se da će dodatno poboljšati dijagnostičku preciznost i ishod za pacijente u nadolazećim godinama.
Genetski i molekularni uvidi
Junctional nevus, tip melanocitnog nevusa karakteriziran proliferacijom melanocita na dermoepidermalnom spoju, postao je predmet sve većih genetskih i molekularnih istraživanja u posljednjim godinama. Do 2025. napredci u genomskom sekvenciranju i molekularnoj patologiji pružaju nove uvide u patogenezu i kliničko ponašanje ovih lezija.
Nedavne studije su potvrdile da junctional nevi često sadrže mutacije u genima povezanim s mitogenom aktiviranom protein kinazom (MAPK) stazom, posebno BRAF i NRAS. Ove mutacije su slične onima koje se nalaze u drugim benignim nevusima i nekim melanomima, sugerirajući zajednički rani onkogenetski događaj. Međutim, prisutnost dodatnih genetskih ili epigenetskih promjena čini se nužnom za zloćudnu transformaciju, koja ostaje rijetka u junctional nevi. Napredna istraživanja fokusiraju se na identifikaciju ovih sekundarnih događaja i razumijevanje njihove uloge u progresiji nevusa.
Godine 2024. i 2025., primjena sekvenciranja RNA jedne stanice i prostorne transkriptomike omogućila je istraživačima da analiziraju staničnu heterogenost unutar junctional nevi. Ove tehnologije otkrivaju različite subpopulacije melanocita i njihove interakcije s lokalnim mikrookruženjem, uključujući imunološke stanice i keratinocite. Takvi nalazi očekuju se da će usavršiti dijagnostičke kriterije i mogu dovesti do identificiranja biomarkera za rano otkrivanje atipične transformacije.
Epigenetsko profiliranje, uključujući studije metilacije DNA i modifikacije histona, također dobiva na značaju. Rani rezultati sugeriraju da specifični obrasci metilacije mogu razlikovati benigni junctional nevus od displastičnih nevusa i ranog melanoma, nudeći potencijalne neinvazivne dijagnostičke testove. Očekuje se integracija ovih molekularnih potpisa u kliničku praksu u narednih nekoliko godina, uz uvjet validacije u većim kohortama.
Međunarodne organizacije poput Svjetske zdravstvene organizacije (WHO) i Nacionalnog instituta za rak (NCI) nastavljaju ažurirati klasifikacijske sustave i smjernice na temelju novih molekularnih podataka. Najnovija klasifikacija kožnih tumora WHO-a uključuje genetske nalaze, naglašavajući važnost molekularne dijagnostike u dermatopatologiji.
Gledajući unaprijed, očekuje se da će konvergencija genetike, transkriptomike i digitalne patologije transformirati upravljanje junctional nevi. Personalizirana procjena rizika, poboljšana dijagnostička točnost i ciljani strategije nadzora vjerojatno su ishodi kako se ovi molekularni uvidi integriraju u kliničke protokole. Suradnja između akademskih centara, regulatornih agencija i profesionalnih društava bit će ključna za standardizaciju i implementaciju tih napredaka na globalnoj razini.
Trenutne dijagnostičke tehnike i inovacije
Junctional nevus, tip melanocitnog nevusa koji se karakterizira gnijezdima melanocita smještenim na dermoepidermalnom spoju, ostaje dijagnostički izazov zbog svoje kliničke i histopatološke preklapanje s ranim melanomom. Do 2025. dijagnostički pejzaž za junctional nevi evoluira, s fokusom na poboljšanje točnosti, smanjenje nepotrebnih ekscizija i integraciju naprednih tehnologija.
Zlatni standard za dijagnozu i dalje je histopatološka ispitivanja nakon ekscizijske ili punkcijske biopsije. Međutim, neinvazivne i minimalno invazivne dijagnostičke tehnike stječu zamah. Dermatoskopija, koja poboljšava vizualizaciju dubinskih struktura kože, sada se široko koristi u dermatološkim ambulantama. Nedavne studije pokazale su da dermatoskopija povećava dijagnostičku osjetljivost i specifičnost za melanocitne lezije, uključujući junctionalne nevi, kada se usporedi s pretragom golim okom. Korištenje digitalne dermatoskopije i analize slika uz podršku umjetne inteligencije (AI) se širi, s više AI algoritama koji pokazuju performanse usporedive s stručnim dermatolozima u razlikovanju benignih od zloćudnih lezija. Ovi alati se validiraju u multi-centričnim studijama i očekuje se da će doživjeti širu kliničku integraciju u narednih nekoliko godina.
Reflektivna konfokalna mikroskopija (RCM) je još jedna neinvazivna slikovna metoda koja pruža staničnu razinu rezolucije kože in vivo. RCM je posebno korisna za nejasne lezije, omogućavajući procjenu arhitektonskih i citoloških značajki u stvarnom vremenu. Iako je RCM trenutno dostupna u specijaliziranim centrima, ongoing napori teže poboljšanju njene pristupačnosti i troškovne učinkovitosti, potencijalno je čineći rutinskim dodatkom u dijagnostičkom tijeku za junctionalne nevi.
Molekularna dijagnostika također se razvija kao dopunski alat. Tehnike poput fluorescencijske in situ hibridizacije (FISH) i komparativne genomske hibridizacije (CGH) mogu pomoći u razlikovanju benignih nevusa od melanoma u histološki nejasnim slučajevima. Iako još nije standardna praksa, ove se metode integriraju u dijagnostičke algoritme u akademskim i tercijarnim zdravstvenim postavkama, s ongoing istraživanjem fokusiranim na usavršavanje njihove kliničke korisnosti i omjera troškova i koristi.
Profesionalne organizacije kao što su Američka akademija dermatologije i Svjetska zdravstvena organizacija nastavljaju ažurirati smjernice i obrazovne resurse kako bi odražavali ove tehnološke napretke. Gledajući unaprijed, integracija digitalnih zdravstvenih zapisa, teledermatologije i sustava podrške odluka temeljenih na AI očekuje se da će dodatno poboljšati ranu i točnu dijagnozu junctional nevi, što će na kraju poboljšati ishod za pacijente i optimizirati korištenje resursa.
Strategije upravljanja: Promatranje vs. Ekscizija
Upravljanje junctional nevusom—melanocitnom lezijom karakteriziranom gnijezdima melanocita na dermoepidermalnom spoju—nastavlja se razvijati 2025. godine, s kliničkim odlukama koje balansiraju rizike od zloćudne transformacije s morbiditetom nepotrebne ekscizije. Dvije primarne strategije ostaju pažljivo promatranje i kirurška ekscizija, s izborom vođenim karakteristikama lezije, faktorima rizika pacijenta i novim dijagnostičkim tehnologijama.
Trenutni konsenzus među dermatološkim autoritetima, kao što su Američka akademija dermatologije i Britansko društvo dermatologa, jest da su većina junctional nevi benigni i stabilni tijekom života. Promatranje se općenito preporučuje za lezije koje su male, simetrične, ravnomjerno pigmentirane i ne pokazuju kliničke ili dermatoskopske znakove atipije. Redovito praćenje uz digitalnu dermatoskopiju i fotografsku dokumentaciju postaje sve standardnije, omogućujući rano otkrivanje morfoloških promjena koje sugeriraju displaziju ili zloćudnu transformaciju.
Ekstirpacija je rezervirana za junctionalne nevuse koji pokazuju atipične značajke—poput asimetrije, nepravilnosti ruba, varijacije boje, promjera većeg od 6 mm ili promjenjivog izgleda—ili za lezije locirane u anatomskim područjima visokog rizika (npr. sluznice, dlanovi, tabani). Svjetska zdravstvena organizacija i nacionalne smjernice za rak nastavljaju naglašavati važnost histopatološke analize nakon ekscizije, budući da je to zlatni standard za dijagnozu i stratifikaciju rizika.
Nedavni napreci u neinvazivnom snimanju, uključujući refleksnu konfokalnu mikroskopiju i dermatoskopiju uz podršku umjetne inteligencije, utječu na strategije upravljanja. Ove tehnologije, podržane od organizacija kao što je Europska akademija dermatologije i venerologije, poboljšavaju dijagnostičku točnost i smanjuju nepotrebne ekscizije poboljšanjem razlikovanja benignih od atipičnih lezija. Ongoing studije u 2025. procjenjuju dugoročne ishode promatranja naspram ekscizije, posebno u populacijama djece i pojedincima s genetskim predispozicijama za melanoma.
Gledajući unaprijed, perspektiva za upravljanje junctional neviom očekuje se da će se dodatno pomaknuti prema personaliziranim, prilagođenim pristupima. Integracija molekularnih dijagnostičkih i digitalnih alata za praćenje očekuje se da će poboljšati procjenu rizika i minimizirati prekomjerno liječenje. Međutim, dok ove tehnologije ne budu univerzalno dostupne i validirane, dihotomija između promatranja i ekscizije ostat će središnja u kliničkoj praksi, vođena utvrđenim kriterijima i ekspertizom vodećih dermatoloških organizacija.
Rizik od zloćudne transformacije: Mitovi i stvarnosti
Junctional nevus je tip melanocitnog nevusa koji se karakterizira gnijezdima melanocita smještenim na dermoepidermalnom spoju. Povijesno, postojala je značajna zabrinjavajuća vezana uz mogućnost zloćudne transformacije junctional nevi u melanom. Međutim, nedavna istraživanja i konsenzus među dermatološkim vlastima u 2025. godini razjasnili su mnoge zablude, pružajući nijansiranije razumijevanje stvarnih rizika.
Trenutni podaci ukazuju da je rizik od zloćudne transformacije tipičnog junctional nevusa kod odraslih izuzetno nizak. Studije velikih kohorti i meta-analize objavljene u posljednjih nekoliko godina dosljedno su pokazale da velika većina junctional nevi ostaje benigna tijekom života osobe. Američka akademija dermatologije (AAD), vodeći autoritet u zdravlju kože, naglašava da, iako se svi melanocitni nevi trebaju pratiti zbog promjena, rutinska ekscizija stabilnih, asimptomatskih junctional nevi nije preporučena u odsutnosti sumnjivih značajki.
Glavni rizici za zloćudnu transformaciju ostaju atipične kliničke ili histopatološke značajke, poput asimetrije, nepravilnosti ruba, varijacije boje, promjera većeg od 6 mm i promjenjivih karakteristika—sažetak kroz ABCDE kriterije. Američko društvo za borbu protiv raka i Svjetska zdravstvena organizacija (WHO) oba ističu da je transformacija vjerojatnija kod kongenitalnih nevusa ili onih s značajnom displazijom, radije nego kod običnih stečenih junctional nevi.
Nedavni napreci u dermatoskopiji i digitalnom praćenju su dodatno smanjili nepotrebne ekscizije omogućavajući dermatolozima da razlikuju benigne od sumnjivih lezija s većom točnošću. Alati za dijagnostiku uz podršku umjetne inteligencije (AI), sve više prihvaćeni u dermatološkim klinikama, očekuje se da će dodatno poboljšati rano otkrivanje zloćudnih promjena dok minimiziraju prekomjerno liječenje benignih nevusa u narednih nekoliko godina.
Unatoč persistentnim mitovima, nema dokaza da manja trauma, iritacija ili rutinske njege kože povećavaju rizik od zloćudne transformacije u junctional nevi. Centri za kontrolu i prevenciju bolesti (CDC) i AAD oboje naglašavaju važnost javne edukacije kako bi se razbili takvi zablude, fokusirajući se umjesto toga na redovne samoprovjere i profesionalne preglede kože za visoko rizične pojedince.
Gledajući unaprijed, ongoing istraživanja u molekularnoj genetici melanocitnih nevusa mogu dovesti do preciznijih alata za stratifikaciju rizika, ali do 2025. godine konsenzus ostaje da je zloćudni potencijal tipičnih junctional nevi minimalan. Nastavak budnosti, edukacija pacijenata i protokoli praćenja zasnovani na dokazima očekuju se kako će ostati standardna praksa u doglednoj budućnosti.
Najbolje prakse edukacije i savjetovanja pacijenata
Edukacija i savjetovanje pacijenata ključne su komponente u upravljanju junctional nevusom, tipom melanocitnog nevusa karakteriziranim gnijezdima melanocita smještenim na dermoepidermalnom spoju. Do 2025. najbolje prakse naglašavaju pristup usmjeren na pacijente, integrirajući najnovije smjernice zasnovane na dokazima i iskorištavajući digitalne zdravstvene alate za poboljšanje razumijevanja i angažmana.
Trenutne preporuke vodećih dermatoloških organizacija, kao što su Američka akademija dermatologije i Svjetska zdravstvena organizacija, naglašavaju važnost jasne komunikacije o benignoj prirodi većine junctional nevi, dok također educiraju pacijente o rijetkom, ali mogućem riziku od zloćudne transformacije. Savjetovanje bi trebalo uključivati vizualna pomagala i digitalne dermatoskopične slike kako bi pomogli pacijentima prepoznati tipične značajke—kao što su ravne, ravnomjerno pigmentirane makule—i razlikovati ih od atipičnih lezija koje mogu zahtijevati daljnju evaluaciju.
Godine 2025. digitalne platforme i teledermatologija se sve više koriste za edukaciju pacijenata, omogućavajući daljnje praćenje i praćenje. Ovi alati podržavaju kontinuirani angažman pacijenata, posebno za pojedince u nedovoljno opskrbljenim ili ruralnim područjima. Centri za kontrolu i prevenciju bolesti ističu ulogu telezdravlja u poboljšanju pristupa dermatološkoj njezi i edukaciji pacijenata, posebno u kontekstu prevencije raka kože i ranog otkrivanja.
Najbolje prakse također uključuju pružanje pacijentima ažuriranih, dokaza temeljenih obrazovnih materijala, kako u tiskanim tako i u online formatima. Materijali bi trebali biti kulturno osjetljivi i dostupni na više jezika kako bi se adresirale različite populacije pacijenata. Nacionalni institut za rak preporučuje korištenje jednostavnog jezika i vizualnih vodiča za objašnjenje kada zatražiti medicinsku pomoć zbog promjena u nevusu, kao što su asimetrija, nepravilnosti ruba, varijacija boje, povećanje promjera ili promjenske karakteristike (ABCDEs melanoma).
Gledajući unaprijed, integracija umjetne inteligencije (AI) u edukaciji pacijenata očekuje se da će se proširiti. AI-pokretane aplikacije i alati za podršku odluka mogu pružiti personalizirane procjene rizika i podsjetnike za samoprovjeru, dodatno osnažujući pacijente. Međutim, ove tehnologije se razvijaju uz nadzor regulatornih tijela kao što je Američka uprava za hranu i lijekove (FDA) kako bi se osigurala točnost i sigurnost.
U sažetku, edukacija i savjetovanje pacijenata za junctional nevus u 2025. i dalje postaju sve interaktivniji, omogućeni tehnologijom i prilagođeni individualnim potrebama. Kontinuirana suradnja između zdravstvenih radnika, pacijenata i autoriziranih organizacija oblikovat će najbolje prakse, s ciljem poboljšanja ishoda kroz informirano samopomoć i pravovremenu medicinsku intervenciju.
Nove tehnologije i budući smjerovi
Nove tehnologije su spremne značajno utjecati na dijagnozu, upravljanje i razumijevanje junctional nevusa u 2025. i narednim godinama. Junctional nevi, koji su melanocitne lezije smještene na dermoepidermalnom spoju, predstavljaju dijagnostički izazov zbog svoje potencijalne atipije i, rijetko, zloćudne transformacije. Nedavni napreci u digitalnoj patologiji, umjetnoj inteligenciji (AI) i molekularnoj dijagnostici preoblikuju klinički pejzaž.
Jedan od najprometnijih razvoja je integracija AI-podržane analize slika u dermatologiju. Algoritmi dubokog učenja, trenirani na velikim skupovima podataka dermatoskopskih slika, sada su sposobni razlikovati benigne od atipičnih nevusa s točnošću koja se približava stručnim dermatopatolozima. U 2025. nekoliko akademskih centara i tehnoloških tvrtki surađuje kako bi usavršili ove alate, s ciljem regulatorne odobrenja i šire kliničke upotrebe. Američka uprava za hranu i lijekove započela je procjenu AI-baziranih dijagnostičkih platformi za procjenu kožnih lezija, s pilot-programima u tijeku za validaciju njihove sigurnosti i učinkovitosti.
Molekularna dijagnostika se također brzo napreduje. Sekvenciranje nove generacije (NGS) i profiliranje ekspresije gena istražuju se kako bi se razlikovali benigni junctional nevi od ranog melanoma na molekularnoj razini. Ove tehnike mogu identificirati mutacije i obrasce ekspresije karakteristične za malignitet, nudeći potencijalni dodatak tradicionalnoj histopatologiji. Nacionalni institut za rak podržava istraživanje molekularnih biomarkera koji bi se mogli integrirati u rutinske dijagnostičke tokove u narednih nekoliko godina.
Neinvazivne slikovne tehnologije, poput refleksne konfokalne mikroskopije (RCM) i optičke koherentne tomografije (OCT), stječu popularnost za real-time, in vivo evaluaciju pigmentiranih lezija. Ove metode pružaju staničnu razlučivost bez potrebe za biopsijom, smanjujući nelagodu pacijenata i omogućujući longitudinalno praćenje. Američka akademija dermatologije aktivno promiče edukaciju i istraživanje ovih tehnologija, očekujući njihovu veću upotrebu u zajednicama i akademskim okruženjima.
Gledajući unaprijed, konvergencija digitalnih, molekularnih i slikovnih inovacija očekuje se da će poboljšati rano otkrivanje i stratifikaciju rizika junctional nevi. To će vjerojatno dovesti do personaliziranih strategija upravljanja koje minimiziraju nepotrebne ekscizije, a istovremeno osiguravaju pravovremenu intervenciju za lezije s malignim potencialom. Ongoing suradnja između regulatornih agencija, istraživačkih institucija i industrijskih zainteresiranih strana bit će ključna za prevođenje ovih napredaka u standardnu kliničku praksu u narednih nekoliko godina.
Javna svijest, istraživački trendovi i prognozirani interes (2024–2030)
Javna svijest i istraživački interes za junctional nevus—tip melanocitnog nevusa karakteriziran gnijezdima melanocita smještenih na dermoepidermalnom spoju—očekuje se da će se značajno razviti između 2024. i 2030. Ova evolucija vođena je sve većim kampanjama prevencije raka kože, napretkom u dermatološkoj dijagnostici i rastućem naglasku na ranom otkrivanju melanoma.
U 2025. godini, javnozdravstvene organizacije i dermatološka društva pojačavaju obrazovne napore kako bi razlikovali benigne lezije poput junctional nevi od atipičnih ili zloćudnih melanocitnih proliferacija. Američka akademija dermatologije (AAD), vodeći autoritet u zdravlju kože, nastavlja promovirati samoprovjeru kože i svijest o promjenama u madežima, uključujući junctionalne nevuse, kao dio svog godišnjeg Mjeseca svijesti o raku kože i cjelogodišnjeg outreach-a. Ove kampanje sve više koriste digitalne platforme i teledermatologiju, čineći informacije dostupnijima javnosti i primarnim zdravstvenim radnicima.
S obzirom na istraživački front, 2025. doživljava porast studija usmjerenih na molekularne i genetske osnove junctional nevi. Akademski centri i suradničke konzorcije, primjerice one koordinirane od strane Nacionalnih instituta za zdravlje (NIH), prioritetiziraju istraživanje koje razjašnjava faktore rizika za transformaciju nevusa i genetske markere koji mogu predvidjeti progresiju melanoma. Integracija umjetne inteligencije (AI) u dermatoskopsku analizu također je istaknuti trend, s nekoliko istraživačkih grupa koje razvijaju i validiraju algoritme za poboljšanje točnosti razlikovanja junctional nevi od displastičnih nevusa i ranih melanoma.
Prognoze za sljedećih pet godina sugeriraju da će javni interes za junctionalne nevuse nastaviti rasti, paralelno s širim brigama o raku kože i sigurnosti sunca. Svjetska zdravstvena organizacija (WHO) i nacionalni registri raka očekuju se osloboditi ažurirane epidemiološke podatke, što će dodatno informirati strategije javnog zdravstva i raspodjelu resursa. Uz to, očekuje se da će proliferacija mobilnih aplikacija za zdravlje i nosivi senzor kože osnažiti pojedince da proaktivno prate svoje zdravlje kože, potencijalno dovodeći do ranijeg otkrivanja i intervencije.
U sažetku, razdoblje od 2024. do 2030. godine vjerojatno će svjedočiti kontinuiranom rastu i javne svijesti i znanstvene upitnosti u vezi s junctional nevi. Ovaj trend zasniva se na tehnološkim inovacijama, robusnim javnozdravstvenim inicijativama i globalnoj predanosti smanjenju opterećenja raka kože kroz obrazovanje i istraživanje.
Izvori i reference
- Svjetska zdravstvena organizacija
- Američka akademija dermatologije
- Američko društvo za borbu protiv raka
- Nacionalni institut za rak
- Europska akademija dermatologije i venerologije
- Američka akademija dermatologije
- Svjetska zdravstvena organizacija
- Britansko društvo dermatologa
- Centri za kontrolu i prevenciju bolesti
- Nacionalni instituti zdravlja
 Novi čudni romani: Razotkrivanje revolucije koja pomiče granice žanra
Novi čudni romani: Razotkrivanje revolucije koja pomiče granice žanra  Junkcijski nevus: Otkivanje skrivenih rizika i napredak dijagnostike (2025)
Junkcijski nevus: Otkivanje skrivenih rizika i napredak dijagnostike (2025)  Terapije s nanopartikulama 2025: Ubrzavanje proboja i rasta tržišta
Terapije s nanopartikulama 2025: Ubrzavanje proboja i rasta tržišta  Reinvenicija Mostova: Kako će Ojačanje Mrežom Transformirati Obnovu do 2025. i Nadalje
Reinvenicija Mostova: Kako će Ojačanje Mrežom Transformirati Obnovu do 2025. i Nadalje  Obogaćivanje izotopa lantana: Otkrića 2025. i iznenađujući potezi na tržištu otkriveni
Obogaćivanje izotopa lantana: Otkrića 2025. i iznenađujući potezi na tržištu otkriveni  Inženjerstvo proizvodnje cirkonijevih Uzi 2025–2029: Otkriće proboja nove generacije i milijarddolarskih prilika
Inženjerstvo proizvodnje cirkonijevih Uzi 2025–2029: Otkriće proboja nove generacije i milijarddolarskih prilika  Inženjerstvo membranskih struktura pronalaženja oblika 2025: Kako će napredni materijali i dizajn vođen umjetnom inteligencijom transformirati horizonte i održivost za sljedeću generaciju izgrađenih okoliša
Inženjerstvo membranskih struktura pronalaženja oblika 2025: Kako će napredni materijali i dizajn vođen umjetnom inteligencijom transformirati horizonte i održivost za sljedeću generaciju izgrađenih okoliša  Zašto je 2025. godina ključna za inspekciju pelikula u litografiji poluvodiča: Otkrijte tehnologije, marketinške promjene i aktere koji će redefinirati sljedećih pet godina
Zašto je 2025. godina ključna za inspekciju pelikula u litografiji poluvodiča: Otkrijte tehnologije, marketinške promjene i aktere koji će redefinirati sljedećih pet godina  Strmi Uspon i Tajni Potezi: Kako je Zvezda Zdravstvene Tehnologije Postala Najnovija Opsesija Wall Streeta
Strmi Uspon i Tajni Potezi: Kako je Zvezda Zdravstvene Tehnologije Postala Najnovija Opsesija Wall Streeta